Hội chứng thận hư có nguy cơ xảy ra sau khi nhiễm trùng, dùng thuốc, nhiễm độc thai nghén. Điều trị hội chứng thận hư thường không thể dứt điểm hoàn toàn do bệnh tái phát nhiều lần. Mục tiêu điều trị là giảm triệu chứng, ngăn ngừa biến chứng, kéo dài thời gian lui bệnh và làm chậm quá trình tổn thương thận.
Những ai thường mắc hội chứng thận hư?
Bệnh có thể xuất hiện ở bất kỳ lứa tuổi nào. Tuy nhiên bệnh phổ biến nhất ở trẻ em. Bạn có thể hạn chế khả năng mắc bệnh bằng cách giảm thiểu các yếu tố nguy cơ. Hãy tham khảo ý kiến bác sĩ để biết thêm thông tin.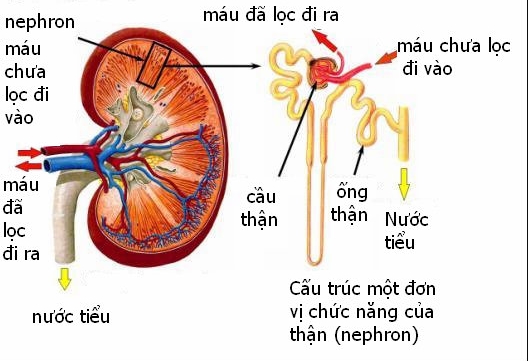
Dấu hiệu và triệu chứng của hội chứng thận hư là gì?
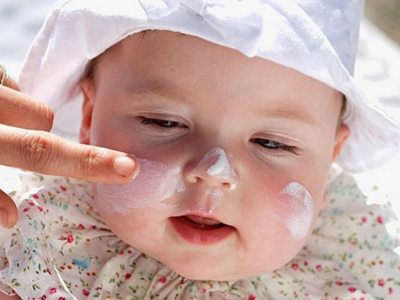
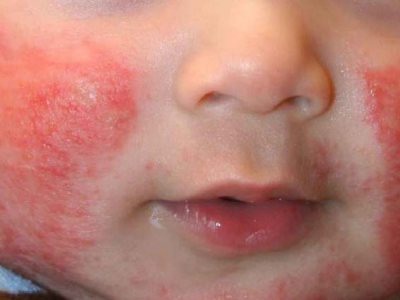
Hội chứng thận hư thường không gây đau nhưng sự tích nước trong cơ thể gây ra căng thẳng và khó chịu. Triệu chứng ban đầu từ sự tích nước này là sưng mắt và mắt cá chân. Sau đó da bị sưng húp, bụng trướng lên. Lượng nước tiểu ít đi, nước tiểu có thể có bọt. Các triệu chứng khác bao gồm suy nhược, chán ăn và cảm thấy bệnh. Ngoài ra, bạn cũng sẽ có mức cholesterol cao hơn bình thường do tổn thương thận.
Có thể có các triệu chứng khác không được đề cập. Nếu bạn có bất kỳ thắc mắc nào về các dấu hiệu bệnh, hãy tham khảo ý kiến bác sĩ.
Khi nào bạn cần gặp bác sĩ?
Nếu bạn có các dấu hiệu và triệu chứng được đề cập ở trên, hay có bất kỳ câu hỏi hoặc thắc mắc nào, hãy tham khảo ý kiến bác sĩ. Ngoài ra, nếu bạn bị sốt, ớn lạnh, khó thở, đau ngực, bụng hoặc chân; hãy liên hệ với bác sĩ ngay. Cơ địa và tình trạng bệnh lý có thể khác nhau ở nhiều người. Hãy luôn thảo luận với bác sĩ để được chỉ định phương pháp chẩn đoán, điều trị và xử lý tốt nhất dành cho bạn.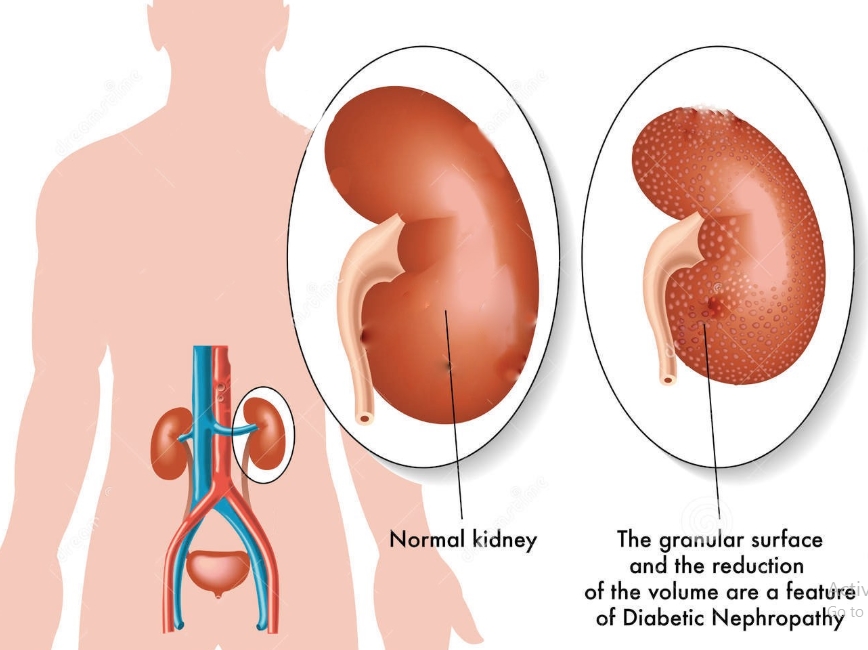
Nguyên nhân gây ra hội chứng thận hư là gì?
Hội chứng thận hư thường được gây ra bởi các tổn thương của các mạch máu nhỏ (tiểu cầu) của thận. Các cầu thận lọc máu khi máu đi qua thận. Cầu thận khỏe mạnh sẽ giữ protein máu (chủ yếu là albumin – một chất cần thiết để duy trì đủ lượng chất lỏng trong cơ thể của bạn) và lọc các chất thải qua nước tiểu ra khỏi cơ thể. Khi bị hư hại, các tiểu cầu này không thể giữ protein máu và lọc luôn ra khỏi cơ thể, dẫn đến hội chứng thận hư.
Những vấn đề về thận khác nhau có thể dẫn đến hội chứng thận hư. Phổ biến nhất là tình trạng viêm thận được gọi là viêm cầu thận. Ngoài ra bệnh tiểu đường cũng là một trong những nguyên nhân gây ra hội chứng thận hư.
Nguy cơ mắc bệnh
Những yếu tố nào làm tăng nguy cơ mắc hội chứng thận hư?
Các yếu tố nguy cơ có thể làm tăng khả năng mắc hội chứng thận hư bao gồm:
- Mắc các bệnh lý làm tổn thương thận như: tiểu đường, lupus, thoái hóa dạng bột, bệnh cầu thận sang thương tối thiểu và các bệnh lý thận khác.
- Một số loại thuốc có thể gây ra hội chứng thận hư như: thuốc chống viêm không steroid và thuốc kháng sinh.
- Một số bệnh nhiễm trùng làm tăng nguy cơ của hội chứng thận hư bao gồm: HIV, viêm gan B, viêm gan C và bệnh sốt rét.
Điều trị hội chứng thận hư
Giảm phù:
Bệnh nhân cần ăn chế độ giảm muối và hạn chế nước. Trong một số trường hợp nhóm lợi tiểu có tác dụng đối kháng aldosteron (aldacton, verospiron, spironolacton) có thể rất hiệu quả.
Đối với các bệnh nhân có suy thận thường dùng furosemid. Liều dùng được điều chỉnh để đạt số lượng nước tiểu mong muốn. Sử dụng lợi tiểu qua đường uống, liều tùy thuộc vào tình trạng phù và đáp ứng với thuốc lợi tiểu (ví dụ 20 -60 mg/ngày). Trong trường hợp kháng lợi tiểu có thể tăng liều đến 120mg hoặc sử dụng lợi tiểu đường tĩnh mạch. Thêm metolazone (lợi tiểu nhóm thiazide) có thể tăng tác dụng của furosemid trong trường hợp kháng lợi tiểu.
Bù khối lượng tuần hoàn:
Những bệnh nhân có giảm thể tích tuần hoàn hiệu dụng cần được bù khối lượng tuần hoàn. Albumin người là dung dịch hiệu quả và an toàn cho những bệnh nhân có albumin máu rất giảm, nhưng có thể gây phù phổi kẽ và có giá thành cao. Chỉ được sử dụng trong các trường hợp phù to đáp ứng kém với lợi tiểu liều cao, bệnh nhân chuẩn bị phẫu thuật hoặc can thiệp (sinh thiết thận…). Ngoài ra có thể dùng plasma, các dung dịch keo và dung dịch muối sinh lý để bù lại thể tích dịch trong lòng mạch.
Điều trị bằng liệu pháp miễn dịch đối với HCTH nguyên phát
Corticoid: Prednison, prednisolon hoặc các thuốc corticoid khác với liều tương đương. Thường dùng cho các bệnh nhân thận hư có thay đổi tối thiểu cầu thận, viêm cầu thận tăng sinh gian mạch và xơ cầu thận ổ cục bộ.
Giai đoạn tấn công khởi đầu: 1-2mg/kg/ngày (không quá 80mg/ngày) uống 1 lần buổi sáng hoặc có thể chia làm 2 lần/ngày trong vòng 4-8 tuần. Một số trường hợp có thể phải kéo dài thêm thời gian dùng corticoid liều tấn công. Ngoài đường uống, có thể sử dụng corticoid tĩnh mạch.
Giai đoạn củng cố: kéo dài khoảng 4 tháng, liều corticoid được giảm dần .
Giai đoạn duy trì: 5-10 mg/ngày có thể kéo dài hàng năm.
Chú ý: Thời gian điều trị tấn công duy trì củng cố phụ thuộc vào tổn thương mô học cầu thận: Bệnh thận thay đổi tối thiểu thường đáp ứng với corticoid tốt nhất trong khi viêm cầu thận màng tăng sinh luôn kháng corticoid. Các bệnh lý cầu thận nguyên phát khác đáp ứng với liệu pháp corticoid mức trung bình. Liều và thời gian điều trị corticoid tùy thuộc vào thể bệnh và đáp ứng với điều trị. Trường hợp bệnh thận thay đổi tối thiểu nguyên phát: prednisone đường uống liều 40-60mg (1-2mg/kg/ngày đối với trẻ em) trong 4-6 tháng sau đó giảm dần liều.
 Tránh biến chứng khi điều trị prednisolone
Tránh biến chứng khi điều trị prednisolone
Prednisolone là thuốc được sử dụng phổ biến nhất để điều trị hội chứng thận hư. Do có thể gây nhiều tác dụng không mong muốn, thuốc phải được dùng dưới sự giám sát nghiêm ngặt của bác sĩ.
Các tác dụng không mong muốn ngắn hạn thường gặp là thèm ăn, tăng cân, phù mặt, kích ứng dạ dày gây đau bụng, dễ bị nhiễm trùng. Tăng nguy cơ đái tháo đường và tăng huyết áp, dễ bị kích thích, mọc mụn trứng cá và mọc nhiều lông trên mặt.
Tác dụng không mong muốn lâu dài như tăng cân, còi cọc ở trẻ em, da mỏng, rạn da vùng đùi, cánh tay, và vùng bụng, chậm lành vết thương, đục thủy tinh thể, tăng lipid máu, các vấn đề về xương (loãng xương, hoại tử vô mạch chỏm xương đùi) và yếu cơ.
Tác dụng không mong muốn nghiêm trọng của corticosteroid đã được biết đến nhưng nếu HCTH không điều trị sẽ có nhiều nguy hiểm có thể xảy ra. HCTH có thể gây phù nặng và giảm nồng độ protein trong cơ thể. Bệnh không được điều trị có thể gây ra nhiều biến chứng, như tăng nguy cơ nhiễm trùng, giảm thể tích máu, huyết khối tắc mạch (huyết khối có thể gây tắc mạch máu và gây đột quỵ, cơn đau tim, và bệnh lý phổi), rối loạn lipid, suy dinh dưỡng và thiếu máu. Liều tối ưu và thời gian điều trị corticosteroid dưới sự giám sát y tế phù hợp mang lại nhiều lợi ích nhất và ít gây hại nhất. Đa số các tác dụng không mong muốn của corticosteroid sẽ hết theo thời gian sau khi ngừng điều trị.
Để tránh các biến chứng nguy hiểm, một số tác dụng không mong muốn của corticosteroid có thể được điều trị dự phòng. Các thuốc ức chế miễn dịch khác:
Khi corticosteroid không hiệu quả trong điều trị HCTH, các thuốc đặc hiệu khác được sử dụng là: cyclophosphamide, cyclosporine, tacrolimus và mycophenolate mofetil (MMF). Thường sử dụng cho bệnh nhân viêm cầu thận màng có nguy cơ cao (đơn độc hoặc phối hợp corticoid) hoặc cho những bệnh nhân hay tái phát, kháng hay phụ thuộc corticoid. Cyclophosphamid, azathioprin và cyclosporin được chỉ định trong các trường hợp cụ thể.
PGS.TS Đỗ Gia Tuyển (Trưởng khoa Thận Tiết niệu Bệnh viện Bạch Mai)
Xem thêm: