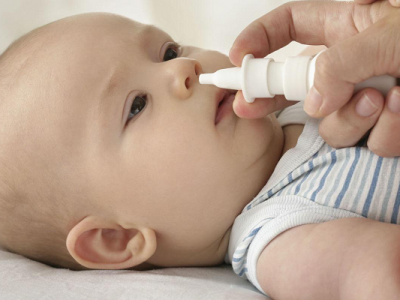
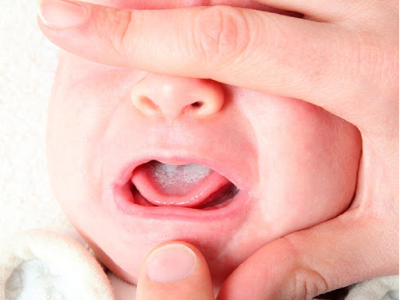
Trẻ bị nhiễm giun, sán thườngbiểu hiện không rõ nét như nhiều bệnh truyền nhiễm cấp tính hay các nguy cơ khác, nên chưa được các bậc phụ huynh quan tâm đúng mức.
Thế nhưng, các mẹ có biết bệnh nhiễm giun sán đường ruột ở trẻ em có thể gây ra nhiều tác hại nguy hiểm cho bé cưng của mình như: biếng ăn, chậm lớn gây sa sút tinh thần và trí tuệ, hoặc giun chui vào các bộ phận của cơ thể gây tắc ruột, viêm túi mật, viêm vùng kín …
Mời các mẹ tham khảo những tư vấn dưới đây của các bác sĩ giàu kinh nghiệm về bệnh nhiễm giun đường ruột ở trẻ em nhé.
Làm sao nhận biết trẻ bị nhiễm giun sán?
Giun có thể bị nhiễm qua đường ăn uống, do ăn thức ăn không sạch, chưa chín kỹ, uống nước chưa đun sôi, ăn các loại rau sống chưa được rửa sạch, qua bàn tay bẩn, qua nguồn nước không vệ sinh, qua sinh hoạt hàng ngày tiếp xúc trực tiếp với môi trường đất và qua cả nguồn không khí bị ô nhiễm, trẻ có thể bị nhiễm giun khi đưa đồ chơi bẩn vào miệng, cầm nắm thức ăn không rửa tay sau khi đi đại tiện.
Dấu hiệu trẻ bị nhiễm giun sán:
Trẻ ở tuổi nhà trẻ, mầm non dễ mắc giun kim. Một trẻ bị mắc giun kim khi bò hoặc ngồi chơi dưới đất, trứng giun kim sẽ rơi ra đất rồi theo tay hoặc đồ chơi vào miệng. Như vậy, trẻ dễ làm lây sang nhau hoặc tự làm cho mình bị nhiễm trứng giun của chính mình.
Cha mẹ có thể nhận biết trẻ bị nhiễm giun qua một số biểu hiện sau:
– Về tiêu hóa: Trẻ ăn uống kém, hoặc có trường hợp vẫn ăn tốt nhưng không tăng cân. Đau bụng vùng quanh rốn hoặc thành cơn ở hố chậu phải. Trẻ có nhiều giun đũa thì thường đau khi đói. Trẻ có thể nôn trớ, có thể có biểu hiện lợm giọng buồn nôn lúc buỏi sáng ngủ dậy. Một số trẻ có thế có biểu hiện đi tướt. Khi có quá nhiều giun có thể thấy nôn hoặc đi ngoài ra giun.
– Trẻ có biểu hiện thiếu máu, da dẻ xanh xao.
– Trẻ có kém ngủ, đêm ngủ hay trằn trọc, có thể hay nằm sấp, kém tập trung chú ý.
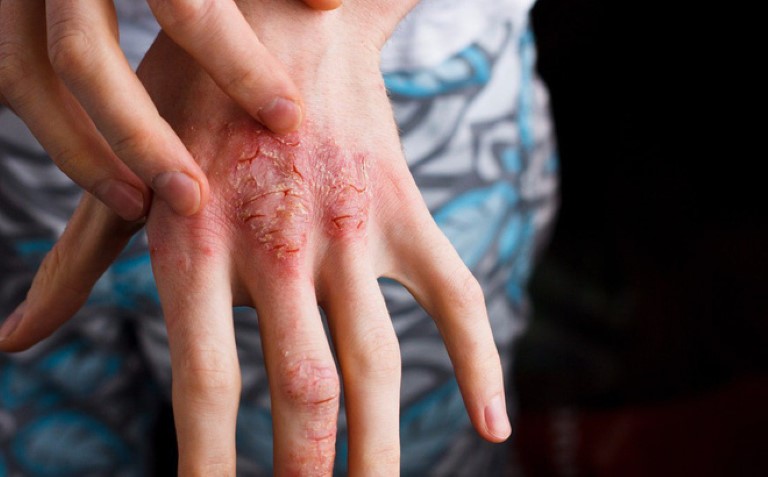
– Nếu bị nhiễm giun kim trẻ có thêm biểu hiện ngứa hậu môn, hậu môn có thể bị viêm đỏ, bé gái có thể bị viêm âm đạo.
– Một số trẻ có biểu hiện sốt, ho, mệt mỏi, kém ăn do ấu trùng di chuyển ở phổi
– Xét nghiệm máu thấy lượng bạch cầu ưa axit tăng.
– Xét nghiệm phân thấy trứng giun.
Sán. Trẻ bị nhiễm sán thường do ăn thịt bò hoặc một số loại thịt đỏ chưa nấu chín. Trẻ có sán thường đi ngoài ra những đoạn sán nhỏ màu trắng. Những đoạn này có chứa rất nhiều trứng ở bên trong. Cha mẹ có thể thấy những khúc sán như thế ở quần, ở trên giường của trẻ.
Nhìn chung: Trẻ thường gầy gò, ốm yếu, xanh xao, bụng to bè, chậm lớn, biếng ăn, dễ nôn mửa. Ngoài ra, bé thường xuyên đau bụng quanh rốn, bị rối loạn tiêu hóa, đi phân lỏng. Mẹ có thể phát hiện thêm dấu hiệu bé bị nhiễm giun dựa vào thói quen trằn trọc, gãi hậu môn do ngứa trong lúc ngủ.
Nếu không phát hiện bệnh và tẩy giun cho bé kịp thời, hậu quả để lại rất nguy hiểm. Giun có thể chui vào ống mật làm tắt ống mật, chui vào mạch máu, qua gan qua phổi… Sức khỏe và sự phát triển thể chất của trẻ vì thế mà bị ảnh hưởng trầm trọng.
Nguy cơ khi trẻ bị nhiễm giun sán
Bác sĩ Nguyễn Thị Thanh Hương, Bệnh viện Nhi đồng 2 khuyến cáo, để điều trị giun sán thì rất tốn kém, phải tốn nhiều tỷ đồng, điều đó đang thực sự là gánh nặng cho xã hội cũng như gia đình.
Bên cạnh đó, khi nhiễm giun sán, thì ngoài hao tốn tiền bạc để phòng ngừa, giun sán còn gây hậu quả rất nghiêm trọng ảnh hưởng tới sự phát triển thể chất và trí tuệ của trẻ em, người lớn thậm chí có thể tử vong.
Ở phụ nữ trưởng thành và ở độ tuổi sinh sản thì nhiễm những loại giun truyền qua đất có thể ảnh hưởng đến sức khỏe thai nhi, có thể gây dị tật cho thai nhi, sanh non, sanh ra trẻ thiếu cân, thậm chí có thể tử vong cả mẹ lẫn trẻ sơ sinh.
Đối với trẻ em:
– Giun sán có thể tiết ra các loại độc tố, hoặc thải ra các sản phẩm chuyển hóa gây độc cho cơ thể.
– Tác hại cơ học: giun tóc, giun móc bám vào niêm mạc ruột gây viêm loét ruột, thậm chí gây chảy máu rỉ rả, nhiều bé bị thiếu máu có khi phải truyền máu. Giun đũa có thể gây tắc ruột, tắc mật, tắc ống tụy gây ra các triệu chứng đau bụng dai dẳng hoặc kịch phát, ói mửa, vàng da, viêm gan…
– Nang ấu trùng sán dây lợn (heo) tới não có thể gây động kinh, làm đột tử, nếu ký sinh ở mắt gây mù lòa.
– Giun chỉ bạch huyết gây phù voi da tắc mạch bạch huyết và việc điều trị cũng rất khó khăn.
– Sán lá phổi xâm nhập làm vỡ thành mạch máu phổi gây ho ra máu.
– Gây dị ứng cho vật chủ: giun đũa, giun tóc, đặc biệt giun xoắn gây dị ứng nặng, sốt cao, phù nề, tăng bạch cầu eosinophile.
– Giun kim khó chịu nhất: Bác sĩ Hoàng Lê Phúc – trưởng khoa tiêu hóa Bệnh viện (BV) Nhi Đồng 1, TP.HCM cho biết năm nào BV cũng gặp vài trường hợp trẻ em bị giun chui lên ống mật. Chưa kể có những bé gái bị nhiễm trùng đường tiểu được điều trị hoài bằng kháng sinh nhưng tình trạng không cải thiện. Nghi ngờ bệnh nhi bị giun kim bò qua âm đạo, các bác sĩ cho uống hai liều thuốc xổ giun thì hết bệnh.
Có bệnh nhi bị viêm phổi tái đi tái lại nhưng việc điều trị không mang lại hiệu quả, cũng chỉ vì trứng giun đũa… lâu lâu đi qua phổi. Theo bác sĩ Hoàng Lê Phúc, đó là một số biến chứng do giun đường ruột thường gặp như giun đũa, giun kim và giun móc gây ra cho trẻ.
Trong đó giun kim là loại giun gây khó chịu nhất. Ban đêm, giun kim chui ra rìa hậu môn đẻ trứng khiến trẻ ngủ không được do ngứa hậu môn. Trẻ nhiễm giun kim thường bị rối loạn tiêu hóa với biểu hiện hay đau bụng, biếng ăn, buồn nôn, tiêu chảy; với trẻ nhỏ chưa biết gì thường nghiến răng khi ngủ, đái dầm, nằm hai chân hay khép chặt lại, gồng người… Một số trẻ lại có biểu hiện ngồi không yên, hay kéo cầu thang lết mông xuống.
Có khi giun đi lạc chỗ, bò qua âm đạo gây viêm đường tiểu, thậm chí viêm âm đạo, viêm vòi trứng… ở bé gái. Có khi giun chui lên ruột thừa gây viêm ruột thừa (hiếm gặp).
– Giun đũa: Nếu trẻ ăn thức ăn, nước uống không đảm bảo vệ sinh dễ nuốt phải trứng giun đũa vào cơ thể. Trước khi xuống ruột giun đi qua phổi và gây viêm phổi, với biểu hiện là trẻ bị ho. Khi giun đũa đi xuống ruột sẽ “tranh giành” thức ăn với trẻ nhỏ khiến trẻ bị đau bụng, suy dinh dưỡng, chậm lớn. Nếu giun đũa sống nhiều trong ruột có thể gây tắc ruột, thủng ruột, hoặc di chuyển lạc chỗ… vào ống mật gây tắc mật. Lúc đó trẻ sẽ đau bụng dữ dội, phải nội soi hoặc mổ để gắp ra. Có khi giun bò lên ống mật nhưng không chui ra được và chết ở đó, để lâu xác hóa thành sỏi cũng gây tắc mật.
– Giun móc: Với những trẻ mặc quần thủng đáy, không có đáy hoặc đi chân đất, lê la dưới đất rất dễ nhiễm giun móc. Giun móc có sẵn trong đất, xâm nhập vào người bằng cách chui qua da mỏng, theo máu đến tim, phổi và trở về ruột để trưởng thành, rồi đến tá tràng hút máu (một con giun móc có thể hút mất 0,2ml máu/ngày). Vì vậy, trẻ nhỏ nhiễm giun móc nhiều và kéo dài thường bị thiếu máu, thiếu sắt. Có khi giun móc bám vào mạch máu lớn gây xuất huyết tiêu hóa. Trẻ nhiễm giun móc thường có biểu hiện: đêm hay quấy khóc, da xanh xao, biếng ăn, ăn ít, nhức đầu, có thể đưa đến suy dinh dưỡng…
Ngoài ra giun sán cũng mở đường cho các vi khuẩn xâm nhập cơ thể vì nó làm giảm pH dịch vị dạ dày lám cho vi khuẩn dễ xâm nhập. Các loại giun móc, tóc có thể luồn qua da gây viêm da.
Đó mới chỉ là nói qua một số biến chứng thường gặp do giun sán gây ra chứ tùy tứng loại giun sán và từng giai đoạn bị nhiễm có các biểu hiện lâm sàng sẽ khác nhau.
Cách phòng tránh nhiễm giun sán ở trẻ
Bác sĩ Nguyễn Thị Thanh Hương cho biết, điều quan trọng là làm thế nào để phòng ngừa không bị nhiễm giun sán và đặc biệt hơn cả là để tránh tái nhiễm vì nước ta khí hậu nhiệt đới, môi trường thuận lợi để giun sán phát triển, bên cạnh đó một số thói quen ăn các thực phẩm sống: gỏi cá, tiết canh, bò tái…ăn các loại rau thủy sinh còn sống, rau sà lách xoong, rau sống.
Muốn loại bỏ nguồn lây nhiễm thì người lớn phải là tấm gương của con trẻ, phải cương quyết loại bỏ những tập quán chưa hợp vệ sinh, phải ăn chín, uống sôi (nước nấu sôi để nguội), xử lý các chất thải sạch sẽ (không phóng uế bừa bãi). Phải đảm bảo 3 sạch: ăn sạch, uống sạch, ở sạch. Rửa tay thường xuyên trước khi ăn, sau khi đi vệ sinh, đặc biệt trước khi chế biến các món ăn, chuẩn bị cơm cho trẻ, trái cây, trước khi ăn nên rửa sạch, gọt vỏ.
Đối với trẻ em:
– Bỏ thói quen mút tay của trẻ vì mút tay trẻ dễ bị nhiễm giun kim và trứng giun kim có thể tồn tại trên bề mặt quần áo, chăn mền và đồ chơi khoảng 2, 3 tuần.
– Cắt móng tay, móng chân thường xuyên cho bé. Hạn chế cho bé đi chân đất ra ngoài.
Không để bé trườn, lăn, lê, bò toài dưới nền nhà không lau chùi sạch sẽ.
– Nhà cửa phải luôn vệ sinh cũng như các dụng cụ đồ chơi dành cho trẻ luôn được vệ sinh hằng ngày, sau mỗi khi chơi.
– Trẻ 2 tuổi trở lên nên uống thuốc tẩy giun định kỳ 6 tháng/lần theo chỉ định của bác sĩ.
Tẩy giun cho trẻ và tẩy giun đúng cách như thế nào?
Thông thường trẻ từ 2 tuổi trở lên mới nên tẩy giun, tuy nhiên trong những trường hợp trẻ bị suy dinh dưỡng chậm lớn do bị nhiễm giun có thể tẩy sớm hơn, 1 tuổi cũng có thể tẩy giun được nhưng phải chọn loại thuốc thích hợp. Sau đây là một số loại thuốc giun thường dùng để tẩy giun cho trẻ:
– Albendazol: ức chế sự thu nhận glucose ở ấu trùng và giun trường thành, làm giảm dự trữ glycogen, giảm năng lưỡng nên giun bất động rồi chết. Thuốc có tác dụng trên nhiều loại giun: đũa, móc, tóc, lươn, kim. Liều dùng một lần duy nhất cho trẻ từ 2 tuổi dùng 400mg.( 1V) Còn với giun móc thì uống albendazol viên 400mg mỗi ngày 1 viên và uống trong 3 ngày liên tiếp.
– Mebendazol: cũng làm cho giun bị cạn kiệt glycogen dự trữ, ngoài ra còn ức chế sự sinh sản của giun. Chỉ dùng thuốc này cho trẻ trên 2 tuổi. Để tẩy giun kim, cho trẻ uống 100mg, sau 2 đến 4 tuần nhắc lại một lần nữa; còn để tẩy một hay nhiều loại giun: móc, tóc, kim: dùng liều duy nhất 400mg.
– Pyratel: Có biệt dược là hemilltox hàm lượng 125mg và 250mg: tác dụng bằng cách phong bế thần kinh – cơ của giun, khiến chúng bị tê liệt và nhu động ruột sẽ đẩy giun ra ngoài. Pyrantel tác động lên cả dạng chưa trưởng thành nhưng không có tác dụnng trên dạng ấu trùng. Thuốc này có thể dùng để tẩy giun kim, giun đũa, giun móc cho trẻ từ 1 tuổi trở lên với liều 10mg/kg cân nặng. Nếu trẻ nhiễm giun kim nhiều có thể nhắc lại sau 1 tuần cũng với liều lượng như trên
Các loại thuốc trên được bào chế dưới dạng viên nén, thơm, ngọt, có thể nhai, nghiền trước khi uống hay dạng hỗn dịch, tùy theo lứa tuổi của bé để lựa chọn dạng thuốc cho thích hợp. Có thể uống thuốc vào bất cứ thời điểm nào trong ngày, không cần phải nhịn đói.
Tuy nhiên uống vào buổi tối trước khi đi ngủ là tốt nhất. Hiện nay, ở trường mầm non, các bé cũng được cho uống thuốc một lần trong năm, thường vào đầu năm học, các bậc phụ huynh nên lưu ý cho bé uống nhắc lại sau 6 tháng.
Tác hại của bệnh nhiễm giun đường ruột ở trẻ em
Tiến sĩ Trần Thanh Dương, Viện trưởng Viện Sốt rét Ký sinh trùng Côn trùng trung ương cho biết, nhiễm giun đường ruột cho đến nay vẫn bị xếp vào nhóm bệnh nhiệt đới ít được quan tâm do các triệu chứng, biểu hiện không rầm rộ như nhiều bệnh truyền nhiễm cấp tính hay các nguy cơ khác, nên chưa được cộng đồng quan tâm đúng mức. Các tác hại của nhiễm giun phụ thuộc vào các yếu tố như số lượng giun, thời gian nhiễm lâu hay mới, cơ quan nhiễm, sức đề kháng của người bị nhiễm, tình trạng dinh dưỡng của cơ thể.
Theo tiến sĩ Dương, giai đoạn ấu trùng, giun đũa và giun móc có thể gây viêm phổi dị ứng, giun móc gây viêm da tại chỗ do ấu trùng qua da. Ở giai đoạn giun trưởng thành, do chất tiết của giun, hoạt động của giun gây kích thích hóa học, cơ học tại chỗ làm thành ruột bị tổn thương, buồn nôn, nôn, đau bụng, tiêu lỏng, đi ngoài ra máu.
Giun đũa có chu kỳ phát triển trong 30 ngày, có thể gây tắc ruột, lồng ruột, viêm tắc ruột, giun chui ống mật, viêm ruột thừa, dẫn đến suy dinh dưỡng, giảm khả năng phát triển trí tuệ của trẻ.
Giun tóc có chu kỳ phát triển 60-70 ngày, đẻ 3.000-20.000 trứng một ngày, sống 5-10 năm. Giun tóc có thể gây tổn thương niêm mạc ruột, hội chứng giống lỵ, dẫn đến rối loạn tiêu hóa, đau bụng, buồn nôn, táo bón, khó tiêu, chán ăn, nhiễm nặng và kéo dài gây sa trực tràng, nhiễm trùng thứ phát, thiếu máu nhược sắc.
Giun móc có chu kỳ phát triển trong 4-5 tuần, đẻ 9.000-30.000 trứng giun mỗi ngày, ký sinh trong tá tràng. Nó có thể gây thiếu máu nặng, suy tim, phù nề, phụ nữ rong kinh, vô kinh, gầy mòn, phù thũng, suy kiệt, phối hợp các bệnh khác. Người nhiễm trứng giun mất 0,02-0,1 ml máu một ngày gây thiếu máu nhược sắc, suy tim, suy kiệt, viêm dạ dày, tá tràng…
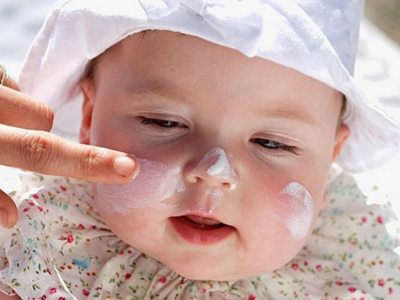
Trẻ dễ viêm vùng kín do nhiễm giun kim
Bé Trang, 5 tuổi ở Lạng Sơn, được đưa đi khám do hay ngứa ở vùng kín. Bé có tiền sử mắc giun kim từ năm 2 tuổi nhưng tẩy giun không đều đặn. Đưa con đến bệnh viện, người mẹ bất ngờ khi bác sĩ thông báo con gái bị viêm âm hộ – âm đạo.
Theo lời mẹ bé Trang, gần đây, con gái chị có nhiều biểu hiện lạ: bé thường xuyên đưa tay gãi ở chỗ kín, đêm ngủ hay trằn trọc. Khi giặt đồ cho con, chị phát hiện thấy có nhiều dịch vàng đục dính ở quần lót của bé.
Tại Bệnh viện Nhi Trung ương, bé Trang được các bác sĩ thăm khám và làm các xét nghiệm để loại trừ khả năng trẻ mắc các bệnh lý viêm nhiễm, dị dạng bộ phận tiết niệu sinh dục. Khi soi phân của trẻ, các bác sĩ nhận thấy có nhiều trứng giun.
Theo Tiến sĩ, bác sĩ Phạm Thu Hiền, khoa Điều trị tự Nguyện A, bệnh giun kim gặp ở mọi lứa tuổi nhưng phổ biến nhất là ở trẻ em. Bệnh có thể lây từ người này sang người khác và tái nhiễm nhiều lần do vệ sinh kém.
Ở một số trẻ gái mắc giun kim, giun có thể mang theo phân từ hậu môn chui vào âm đạo gây viêm nhiễm âm hộ – âm đạo. “Tại phòng khám, tình trạng trẻ gái mắc bệnh viêm âm hộ – âm đạo do giun kim không phải là hiếm gặp. Nhiều bà mẹ biết con mắc giun nhưng tẩy giun cho trẻ không đúng cách, không đủ liều nên trẻ hay bị tái nhiễm. Các mẹ này chỉ đưa con đi khám khi bé đã có nhiều biểu hiện viêm nhiễm phụ khoa nghiêm trọng như: âm hộ đỏ, đau, có mùi hôi, dịch tiết âm đạo bất thường, trẻ đau khi đi tiểu…”, tiến sĩ Hiền cho biết.
Giun kim là một loại giun nhỏ, sống chủ yếu ở đường tiêu hóa. Giun kim cái thường ra rìa hậu môn để đẻ trứng và vì vậy, mỗi lần đẻ trứng thì sẽ kích thích niêm mạc hậu môn gây ngứa, sưng tấy làm cho trẻ rất khó chịu. Loại giun này sinh sôi rất nhanh, chỉ sau vài giờ.
Nếu gặp điều kiện thuận lợi thì ấu trùng của giun kim cũng được hình thành tại các nếp nhăn của hậu môn. Vì vậy, trẻ có giun kim đang đẻ ở hậu môn rất dễ bị nhiễm lại (tái nhiễm), nhất là trẻ nhỏ do dùng tay gãi hậu môn rồi cầm vào đũa, bát, dụng cụ ăn, uống hoặc thức ăn, đồ uống hoặc mút tay.

Tiến sĩ Hiền cho biết, ngoài yếu tố về khí hậu, môi trường sống thì nguyên nhân quan trọng nhất khiến trẻ mắc giun kim là do kiến thức thực hành vệ sinh đúng cách của cha mẹ, người chăm sóc còn nhiều hạn chế.
Thực tế cho thấy, tại nhiều nơi, nhất là các vùng nông thôn, khu vực miền núi, vùng sâu, vùng xa, tỷ lệ nhiễm giun ở trẻ em còn cao do trẻ thường xuyên tiếp xúc với đất và bụi bẩn, hay ngồi dưới đất, hay mút tay, ngậm đồ chơi, vật lạ vào miệng.
Trẻ ít rửa tay trước khi ăn, sau khi chơi với chó, mèo trong nhà, cầm nắm đồ ăn khi tay bẩn, không đi giày dép, luôn để chân tiếp xúc trực tiếp với đất. Đó là những nguyên nhân khiến trẻ không chỉ bị nhiễm giun kim mà còn nhiều loại giun khác như giun đũa, giun móc…
Tuy không nguy hiểm đến tính mạng nhưng mắc giun kim ảnh hưởng rất lớn đến chất lượng sống của trẻ vì các bé thường có biểu hiện ngứa ngáy, ngủ không yên giấc, hay nghiến răng và đái dầm.
Tiến sĩ Phạm Thu Hiền khuyến cáo, đề phòng trẻ mắc giun kim, gia đình cần:
– Tẩy giun định kỳ cho cả gia đình, đặc biệt là trẻ em 6 tháng một lần.
– Giữ gìn vệ sinh cho trẻ: rửa tay thường xuyên bằng nước sạch và xà phòng trước khi ăn và sau khi đi vệ sinh, mỗi khi tay bị bẩn, sau khi chơi đùa xong… Các loại hoa quả phải được rửa sạch trước khi ăn.
– Cắt móng tay thường xuyên, cần mang giày dép khi ra ngoài đất, không ngồi lê trên đất.
– Không đại tiện, không phóng uế bừa bãi. Xử lý các chất thải, vệ sinh nhà cửa sạch sẽ.
150 con giun làm tắc ruột bé trai 5 tuổi
Cậu bé nhập viện trong tình trạng đau bụng dữ dội, nôn mửa. Khi mổ cấp cứu, các bác sĩ gắp ra được khoảng 150 con giun.
Tối 23/10, cháu bé ở xã Dân Hóa, huyện Minh Hóa (Quảng Bình), được đưa đến Bệnh viện Hữu nghị Việt Nam Cu Ba ở Đồng Hới. Các bác sĩ chẩn đoán cháu bị tắc ruột nghi do giun và phải mổ cấp cứu. Bác sĩ phát hiện một búi giun to, đếm đến gần 150 con trong ruột cháu bé.
Theo các bác sĩ, lâu lắm rồi bệnh viện mới gặp một trường hợp tắc ruột do giun với số lượng lớn như vậy. Mẹ bé cho biết vì hoàn cảnh gia đình và nhận thức hạn chế nên từ khi sinh ra đến nay cháu chưa được đi khám, tẩy giun lần nào.
Khi nhiễm giun nặng, giun chui vào ống mật chủ, ống tụy, ruột thừa và các chỗ khác, gây viêm đường mật, viêm túi mật, áp xe gan do vi khuẩn, viêm tụy hoặc hoàng đản tắc mật. Trường hợp nhiễm giun rất nặng, các búi giun có thể gây tắc ruột, xoắn ruột, lồng ruột. Nếu bệnh nhân mắc bệnh thương hàn, giun có thể xuyên thủng thành ruột bị mỏng. Nhiễm giun vừa phải khiến trẻ em bị chậm lớn…
Biện pháp phòng bệnh giun tốt nhất là không ăn rau sống quả xanh, không uống nước lã. Rửa tay trước khi ăn uống. Không để trẻ em chơi nơi đất cát, không để móng tay dài dễ nhét đất cát và lây nhiễm trứng giun. Xử lý tốt phân, nước, rác. Không dùng phân tươi bón ruộng và tẩy giun theo định kỳ.
80% người nhiễm giun lươn tử vong vì chữa nhầm
Đang khỏe mạnh đột nhiên ăn uống khó khăn, sụt cân, khó thở… cụ ông 85 tuổi được điều trị bệnh phổi tắc nghẽn mạn tính nhưng không hiệu quả. Nhiều xét nghiệm sau đó phát hiện nguyên nhân bệnh là nhiễm giun lươn.
Cụ ông được điều trị ở một bệnh viện lớn tại TP HCM khoảng 10 ngày với bệnh lý bệnh phổi tắc nghẽn mạn tính có suy hô hấp. Sau khi xuất viện 2 ngày, bệnh nhân nhập viện cấp cứu vào Bệnh viện Hoàn Mỹ Sài Gòn vì bệnh tái phát nguy kịch. Bệnh nhân ho, khó thở, nuốt đau, nuốt nghẹn, ngứa da, nôn ói sau ăn, mất nước và sụt cân nhanh, suy hô hấp nặng phải thở máy xâm lấn.
Từ phác đồ điều trị không có kết quả của bệnh viện trước, các bác sĩ quyết định làm các xét nghiệm và nội soi dạ dày thực quản tìm nguyên nhân gốc. Kết quả nội soi cho thấy nhiều nấm và nhiều ổ loét dạ dày thực quản. Tiếp tục lấy mẫu làm sinh thiết, soi trực tiếp mô sinh thiết, soi phân, xét nghiệm máu, hút đàm qua nội khí quản và các xét nghiệm khác đều cho kết quả nhiễm giun lươn. Sau hơn 2 tuần điều trị, bệnh nhân xuất viện trong tình trạng sức khỏe ổn định. Đây là một trong những trường hợp nhiễm giun lươn nặng hiếm gặp.
Bác sĩ Nguyễn Ngọc Huy, Khoa Hồi sức Bệnh viện Hoàn Mỹ Sài Gòn cho biết đa số dấu hiệu của bệnh nhân nhiễm giun lươn đều hướng đến bệnh lý khác, không có triệu chứng hoặc rất mơ hồ, khiến các thầy thuốc lâm sàng, nhất là nội tiêu hóa, hô hấp và da liễu, đôi khi nhầm lẫn dẫn đến chẩn đoán và điều trị không kịp thời. Y văn thế giới ghi nhận 80% bệnh nhân nhiễm giun lươn tử vong, nguyên nhân chủ yếu là vì chữa nhầm.
“Trường hợp này chúng tôi tự tin nói với người nhà nhất định ông cụ sẽ khỏi bệnh dù lúc đó sức khỏe bệnh nhân suy kiệt nặng. Tuy tỷ lệ tử vong vì giun lươn rất cao nhưng nếu phát hiện và điều trị đúng nhất định sẽ khỏi bệnh”, bác sĩ Huy phân tích.
Tất cả loại giun sán khác như giun đũa, giun móc, sán chó… đều không nguy hiểm bằng giun lươn. Kích thước giun lươn rất nhỏ chỉ khoảng vài chục micromet đến milimet, có thể tồn tại suốt đời trên vật chủ, khoang miệng và thân mang theo vô số vi trùng từ đường tiêu hóa. Vì nó quá nhỏ nên không nhìn được bằng mắt thường như các loại giun sán khác, không cần ra môi trường ngoài vẫn hình thành chu kỳ sinh trưởng phát triển trong cơ thể bệnh nhân, có thể gây nhiều biến chứng nguy hiểm dẫn đến tử vong.
Việt Nam được xếp vào vùng nội dịch của giun lươn, tập trung nhiều ở Củ Chi, Thủ Đức, Hóc Môn, Long An, Bình Dương, Bình Phước… Khi tiếp xúc với đất chứa ấu trùng giun lươn, ấu trùng sẽ đi xuyên qua da vào máu, đường hô hấp, tiêu hóa, sau đó sinh sôi nảy nở và di chuyển khắp mọi nơi trong cơ thể.
Nếu vật chủ (người nhiễm giun lươn) miễn dịch tốt thì không hoặc ít có triệu chứng. Khi hệ miễn dịch yếu đi, giun lươn lập tức bùng phát tấn công vật chủ, dẫn đến hội chứng tăng nhiễm giun lươn (Hyperinfection) và nhiều vi trùng mang theo gây ra bệnh cảnh nhiễm trùng nặng. Nó có thể tiến vào đường thở gây viêm phổi làm suy hô hấp, tiến vào hệ tiêu hóa gây buồn nôn, nuốt đau rát, rối loạn tiêu hóa, mất nước, sụt cân, thiếu máu… có thể gây tăng đường huyết, rối loạn điện giải, suy đa tạng, biểu hiện tổn thương da, giả u đường tiêu hóa, suy kiệt nặng… rất dễ nhầm lẫn nhiều bệnh lý của các chuyên khoa khác nhau.
Đa phần bác sĩ đều tập trung điều trị các triệu chứng các bệnh lý khác của người bệnh, chứ không nhận ra bệnh nhân bị nhiễm giun lươn nặng. Do đó, sau khi điều trị hết nhiễm trùng và các rối loạn khác nhưng bệnh vẫn không khỏi, bệnh nhân vẫn tái nhiễm trong thời gian rất ngắn. Do các vi khuẩn gốc bám trên giun lươn vẫn còn tồn tại, nó sẽ tiếp tục gây bệnh cho đến khi người bệnh tử vong.
“Trong nhiều trường hợp, bệnh nhân có chỉ định dùng thuốc ức chế miễn dịch, thuốc corticoid, thuốc điều trị ung thư thì nên tầm soát luôn giun lươn vì có nguy cơ bùng phát bệnh giun lươn nặng”, bác sĩ Huy khuyến cáo.
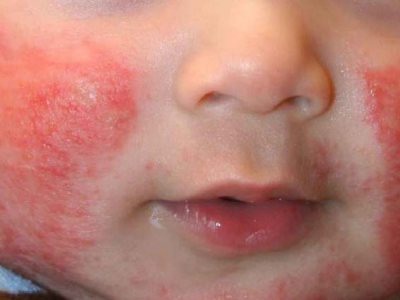
Bé gái nhiễm sán lá gan sau khi ăn thịt bò tái
Bé Cháu (Sơn La) bị sốt, đau bụng, chướng bụng, khó thở. Cấp cứu tại Bệnh viện Nhi trung ương, bác sĩ phát hiện bệnh nhi bị sán lá gan xâm nhập nội tạng.
10 ngày trước, bé Phàng Thị Cháu 4 tuổi, dân tộc Mông ở Sơn La, được bệnh viện địa phương chuyển tới Bệnh viện Nhi Trung ương trong tình trạng khó thở, nôn liên tục. Siêu âm tim phát hiện tràn dịch màng tim mức độ nặng, dẫn tới chèn ép tim, gây khó thở. Theo gia đình, cách đây 2 tuần, người nhà có cho cháu ăn thịt bò tái và cua nướng, một tuần sau trẻ xuất hiện sốt, đau đầu, đau bụng và chướng bụng.
Tại khoa Truyền nhiễm Bệnh viện Nhi Trung ương, bệnh nhân được thở ôxy và chọc hút dịch ngoài màng tim cấp cứu. Sau vài giờ, cháu bé đã thoát cơn nguy hiểm, tình trạng khó thở giảm hẳn. Điều đặc biệt là dịch màng tim của trẻ có màu vàng, lẫn nhiều sợi trắng và mảnh, nhìn như đốt sán.
Kết hợp với dấu hiệu bạch cầu ưa axit trong dịch màng tim tăng cao, các bác sĩ nghi ngờ cháu bé bị nhiễm ký sinh trùng. Kết quả xét nghiệm dịch màng ngoài tim cho thấy bệnh nhân nhiễm sán lá gan lớn.
Bé Cháu được điều trị bằng thuốc diệt ký sinh trùng đặc hiệu kết hợp tiêm kháng sinh đường tĩnh mạch. Sau một tuần, sức khỏe bệnh nhi đã cải thiện rõ rệt, cháu hết khó thở, siêu âm không còn thấy tràn dịch màng ngoài tim.
Thạc sĩ Nguyễn Văn Lâm, Phó trưởng khoa Truyền nhiễm Bệnh viện Nhi Trung ương cho biết, 6 tháng đầu năm khoa đã tiếp nhận 8 trường hợp trẻ nhiễm ký sinh trùng, trong đó có 4 ca nhiễm sán. Hầu hết bệnh nhi nhiễm sán lá gan khi vào cấp cứu đều đã bị sán xâm nhập nội tạng, gây áp xe gan, tràn dịch màng phổi, viêm não, áp xe não. Bé Cháu là trường hợp đặc biệt bị tràn dịch màng tim do nhiễm sán.
Bệnh sán lá gan lớn
Bác sĩ Nguyễn Văn Lâm cho biết, sán lá gan lớn là loại sán dài 3-4 cm. Người bệnh thường nhiễm sán do không tuân thủ vệ sinh an toàn thực phẩm: Ăn thức ăn tái, nội tạng động vật nhiễm sán chưa được nấu chín, uống nước lã… Sau khi đi vào cơ thể người, sán ký sinh trong gan mật, trường hợp bất thường sán có thể ký sinh trong cơ, dưới da (ký sinh lạc chỗ). Tùy vào số lượng sán và vị trí khu trú mà bệnh nhân có những biểu hiện điển hình hoặc không điển hình.
Triệu chứng toàn thân:
– Mệt mỏi, biếng ăn, gầy sút.
– Sốt: Sốt thất thường, có thể sốt cao, rét run hoặc sốt chỉ thoáng qua rồi tự hết, đôi khi sốt kéo dài.
– Thiếu máu: Da xanh, niêm mạc nhợt gặp ở các trường hợp nhiễm kéo dài đặc biệt ở trẻ em.
Triệu chứng tiêu hóa:
– Đau bụng: Đau vùng hạ sườn phải lan về phía sau hoặc vùng thượng vị – mũi ức. Tính chất đau không đặc hiệu, có thể đau âm ỉ, đôi khi dữ dội, cũng có trường hợp không đau bụng.
– Bệnh nhân có cảm giác đầy bụng khó tiêu, rối loạn tiêu hóa, buồn nôn.
– Một số bệnh nhân có biểu hiện lâm sàng của các biến chứng như tắc mật, viêm đường mật, viêm tụy cấp, xuất huyết tiêu hóa…
Các bác sĩ khuyến cáo để đề phòng mắc bệnh do ký sinh trùng, gia đình cần tuân thủ vệ sinh ăn uống: Không ăn sống các loại rau mọc dưới nước, không uống nước lã. Trong trường hợp trẻ có biểu hiện mệt mỏi, gầy yếu, vàng da, rối loạn tiêu hóa kéo dài, nên đưa đến cơ sở khám chữa bệnh để được chẩn đoán và điều trị kịp thời, tránh những hậu quả đáng tiếc do nhiễm sán gây ra.
Các thuốc điều trị giun cho trẻ đang có trên thị trường hiện nay
Các thuốc điều trị giun hiện nay gồm:
Piperazin (dietylendiamin)
Đây là loại hexahydrat chứa 44% hoạt chất, còn lại dùng muối trung tính (citrat, phosphat, adipat, edetat, sebacat…).
Thuốc dễ hấp thu qua ống tiêu hóa, một phần chuyển hóa, phần còn lại thải qua nước tiểu. Thuốc có tác dụng làm cho giun liệt mềm, mất khả năng chống với nhu động ruột non và bị tống theo phân; không cần uống thuốc tẩy vì thuốc tẩy kích thích ruột làm piperazin thải quá nhanh qua phân và mất tác dụng nhanh chóng. Hiện có các dạng thuốc như siro, dạng viên…
Thuốc có phạm vi điều trị rộng. Các tác dụng phụ thường nhẹ và hiếm. Thường gặp: buồn nôn, nôn, đau và khó chịu vùng bụng; phân nhão hoặc đi lỏng. Dấu hiệu thần kinh trung ương rất hiếm (nhưng cẩn thận khi suy thận) như: ngủ gà, yếu cơ, chóng mặt, lẫn lộn, loạn phối hợp ngôn ngữ, cơn động kinh… Không dùng thuốc cho người rối loạn chức năng thận, viêm gan kéo dài, tiền sử thần kinh hoặc động kinh vàng da, có thai 3 tháng đầu. Không dùng khi nhiễm giun ồ ạt (quá nhiều) vì có thể gây tắc ruột.
Pyrantel pamoat (combantri, antiminth)
Muối pamoat ít hấp thu qua ống tiêu hóa của người nên tác dụng tại chỗ mạnh. Tuy vậy, phần hấp thu được có thể gây tác dụng phụ (cần cẩn thận ở người nhược cơ, bệnh cơ). Tác dụng của pyrantel ngược với tác dụng của piperazin, làm cơ của giun co mạnh cấp tính, ngừng co bóp tự phát, giun sẽ bị liệt cứng và bị tống ra khỏi cơ thể. Không dùng chung pyrantel và piperazin vì làm triệt tiêu tác dụng của nhau.
Pyrantel chống giun đũa, giun kim rất tốt. Liều uống một lần duy nhất cho 90-100% kết quả. Ngoài ra thuốc còn điều trị giun móc. Liều dùng duy nhất 10mg/kg cân nặng, có khi dùng liều ít hơn (dạng nhũ tương cho trẻ em, viên nén cho người lớn). Thuốc dễ dung nạp, tác dụng phụ nhẹ và thoáng qua: chóng mặt, nhức đầu, nôn, đau bụng, đi lỏng.
Mebendazol (dẫn xuất của benzimidazol)
Dẫn xuất này gồm mebendazol (vermox, fugacar…), thiabendazol, flubendazol (fluvernal), parbendazol… có phổ tác dụng chống giun sán rộng. Mebendazol là bột vô định hình vàng nhạt, rất ít tan trong nước và dung môi hữu cơ. Không hút ẩm, ổn định ở không khí. Thuốc làm mất những vi ống của bào tương ở tế bào ruột và da của giun, ống dẫn glucose bị tổn thương nên glucose giảm hấp thu. ATP (yếu tố thiết yếu cung cấp năng lượng giúp cho sinh tồn và tái tạo của giun) giảm tổng lượng.
Thuốc tác động trên giun đũa, giun tóc, giun móc, giun kim.
Ưu điểm: Thuốc dung nạp tốt. Các tác dụng phụ: đau bụng, đi lỏng, sốt, ngứa, phát ban… thường nhẹ và hiếm khi xảy ra. Dùng thuốc liều cao có thể làm giảm bạch cầu trung tính (có phục hồi). Thuốc làm tăng tiết insulin, làm tăng tác dụng của insulin và các thuốc chống đái tháo đường khác.
Thiabendazol (mintezol)
Hiện nay đã có nhiều thuốc đặc hiệu nên chỉ dùng thiabendazol trong giun lươn, giun móc, giun chỉ. Thuốc là tinh thể màu trắng, không vị, không tan trong nước. Ổn định ở thể rắn hoặc dung dịch.
Uống liều duy nhất, hấp thu nhanh qua ống tiêu hóa và nồng độ tối đa trong huyết tương đạt sau 1-3 giờ. Tác dụng phụ nhiều nhưng nhẹ, thoáng qua và sẽ giảm nếu uống thuốc sau bữa ăn.
Levamisol (decaris, solaskil)
Thuốc làm giảm năng lượng cần cho cơ của giun, làm giun bị liệt và bị tống ra ngoài. Thuốc hấp thu qua ống tiêu hóa, thải qua nước tiểu, phân và hơi thở. Tác dụng tốt trên giun đũa, giun kim. Uống liều duy nhất. Không cần dùng thuốc tẩy.
Tác dụng phụ: buồn nôn, nôn, chán ăn, đ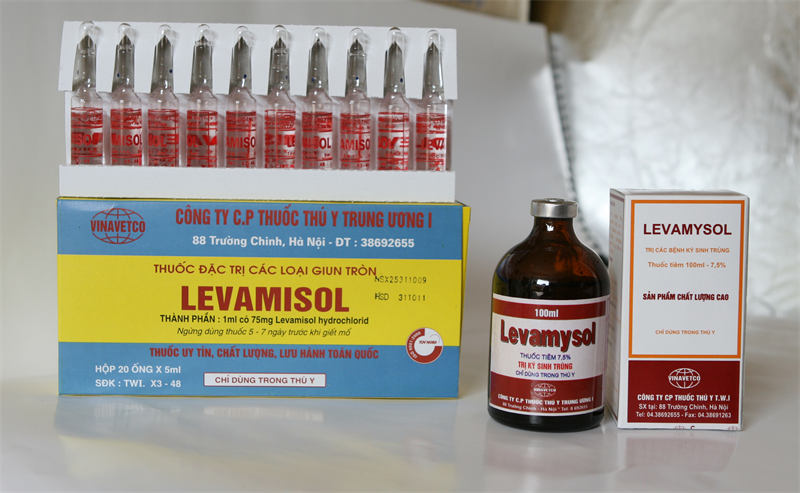 ầy bụng, chóng mặt, nhức đầu. Không có bất thường về chức năng của máu, thận, gan.
ầy bụng, chóng mặt, nhức đầu. Không có bất thường về chức năng của máu, thận, gan.
Không dùng cho phụ nữ khi mang thai 3 tháng đầu, người suy gan, suy thận nặng. Không dùng cùng thuốc tan trong lipid. Hiện nay, thuốc này ít được dùng vì có gặp một số tác dụng ngoại ý ở thần kinh trung ương.
Pyrvinium pamoat
Thường dùng chống giun kim, tỷ lệ khỏi 86-95%. Thuốc có màu đỏ thắm, không tan trong nước. Uống không hấp thu qua ống tiêu hóa. Dùng viên hoặc nhũ tương. Có thể dùng thêm một liều sau hai tuần để loại bỏ trứng còn phát triển sau lần đầu. Thuốc dễ dung nạp. Một số ít người có buồn nôn, nôn, co cơ. Khi uống phân có màu đỏ.
Bephenium hydroxynaphtoat
Tinh thể vàng nhạt, vị đắng, ít hấp thu qua ống tiêu hóa. Thuốc có tác dụng chống giun móc là chủ yếu, ít dùng chống giun đũa, giun lươn. Uống lúc đói buổi sáng sớm, tối hôm trước ăn nhẹ, không dùng thuốc nhuận tràng trước hoặc thuốc tẩy sau khi dùng bephenium. Uống 3 ngày liền.
Thuốc ít độc, thỉnh thoảng buồn nôn, nôn, co cơ bụng, đi lỏng, choáng váng. Không dùng cho người loét dạ dày – ruột (không phải do giun móc), phụ nữ có thai, thiếu máu nặng.
Metrifonat (bilarcil)
Trước kia thuốc này dùng để diệt côn trùng. Hiện nay cũng ít dùng để chống giun. Thuốc làm liệt cơ của giun. Có tác dụng chống giun tóc. Tác dụng phụ: buồn nôn, nôn, đi lỏng, yếu, mệt, nhức đầu, chóng mặt, khó chịu ở bụng.
Diethylcarbamazin (DEC, hetrazan, notezin, banocid)
Là thuốc đặc hiệu chống giun chỉ ở mạch bạch huyết. Tác dụng trên ấu trùng, DEC làm mất nhanh ấu trùng ở tuần hoàn. Trên giun chỉ trưởng thành, DEC làm giun chết hoặc nếu còn sống thì cũng bị bao vây bởi tế bào thoái hóa.
Dùng nhiều đợt, thường dùng cùng glucocorticoid, thuốc kháng H1, sulfamid hoặc kháng sinh để chống bội nhiễm.
Tác dụng phụ: mệt, choáng váng, chán ăn, ngủ gà, buồn nôn, nôn.
Xem thêm: